Vous entrez peut-être en parcours FIV, ou vous vous apprêtez à le faire.
Et comme beaucoup de femmes, vous espérez enfin comprendre ce que ce protocole implique — pour pouvoir vous y préparer, sans subir.
La FIV (fécondation in vitro) est l’une des techniques de PMA les plus pratiquées en France.
Mais derrière le sigle, il y a des étapes, des chiffres, des contraintes, des échecs possibles… et surtout, un corps qui doit suivre.
Dans cet article, vous trouverez une vue complète et structurée du protocole FIV :
→ déroulé médical
→ variantes comme l’ICSI
→ chances réelles de réussite
→ durée, coûts, remboursements
→ et leviers concrets pour ne pas traverser ce parcours seule ou en aveugle.
Reprendre la main sur votre parcours commence ici.
Chances de réussite d’une FIV : que disent vraiment les chiffres ?
La FIV (fécondation in vitro) reste l’une des méthodes les plus efficaces en assistance médicale à la procréation. Mais concrètement, quelles sont ses chances réelles de succès ?
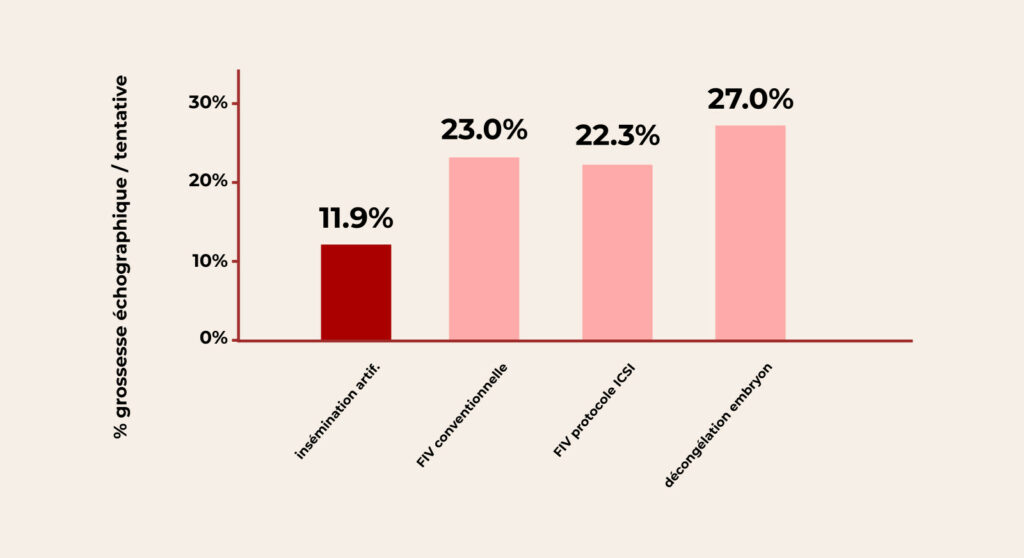
Selon les données de l’Agence de la biomédecine, (2020), environ 23 % des FIV conventionnelles aboutissent à une grossesse.
La technique ICSI affiche un taux proche (22,3 %), et le transfert d’embryon congelé (TEC) peut même monter jusqu’à 27 %. À titre de comparaison, l’insémination artificielle plafonne à 11,9 %.
Ces chiffres augmentent au fil des tentatives. En effet, les FIV sont cumulatives :
- Après 2 tentatives, une femme a statistiquement 40 % de chances d’être enceinte
- Après 4 à 5 cycles, le taux dépasse 60 %, en moyenne
Mais ces chiffres ne suffisent pas à tenir.
L’Institut National d’Études Démographiques souligne qu’après la première tentative, 27 % des couples abandonnent.
Ils sont 42 % à arrêter après trois FIV. Pourquoi ? Parce qu’au-delà du corps, c’est le mental qui lâche.
Et pourtant, 12 % des couples finissent par concevoir naturellement, même en cours de parcours PMA.
Le taux de réussite moyen d’une FIV est de 23 %, mais progresse à plus de 60 % après 4 à 5 tentatives cumulées.
Le taux d’abandon reste élevé, d’où l’importance d’un cadre structuré pour tenir dans la durée.
Voir aussi : comment fonctionne la stimulation ovarienne avant une FIV
Ces chiffres sont utiles. Mais ils ne suffisent pas à faire tenir un parcours entier.
→ C’est justement ce que travaille l’accompagnement Fertilinat : la structure qui soutient tout le reste.
Voir l’approche Fertilinat
Le protocole FIV : déroulement complet, étape par étape
Un protocole FIV suit une séquence précise, médicalement encadrée.
Chaque phase a son importance — de la stimulation ovarienne jusqu’au transfert d’embryon.
Voici ce qui vous attend, point par point, pour que vous puissiez anticiper, comprendre… et rester actrice de votre parcours.
Stimulation ovarienne : point de départ du protocole FIV
Le protocole commence par une stimulation hormonale, destinée à obtenir plusieurs follicules au lieu d’un seul.
Le but : augmenter les chances de fécondation, en insémination comme en fécondation in vitro.
Le traitement repose sur :
- des injections de FSH recombinante pour stimuler les follicules
- un blocage de l’ovulation naturelle pour mieux contrôler la maturation
La croissance est suivie par échographies régulières et dosages hormonaux.
Quand les follicules sont jugés matures, une injection déclenche l’ovulation dans les 36–40 h.
👉 Voir ici comment optimiser naturellement cette phase
Citation expert :
“Une réponse faible à la stimulation peut déjà révéler un terrain hormonal altéré. C’est souvent là que le travail en naturopathie démarre.”
Ponction des ovocytes
Elle a lieu sous anesthésie légère, au bloc.
Une sonde endovaginale permet d’aspirer le liquide folliculaire contenant les ovocytes, immédiatement envoyé au laboratoire.
Le nombre d’ovocytes est communiqué le jour même.
Prévoir du repos pendant 24 h.
Fécondation in vitro : rencontre des gamètes
Les biologistes sélectionnent les spermatozoïdes les plus fécondables, puis les mettent au contact des ovocytes.
Si la fusion a lieu naturellement, un zygote est formé.
Il est ensuite incubé à 37 °C pour lancer le développement embryonnaire.
🧬 La qualité ovocytaire et spermatique joue ici un rôle clé.
Culture embryonnaire : vers le blastocyste
Les cellules se divisent, passent par le stade de morula, puis forment un blastocyste au bout de 5 jours.
C’est ce stade qui sera transféré dans l’utérus. Les embryons non transférés peuvent être vitrifiés pour un usage ultérieur (TEC).
Transfert embryonnaire : l’ultime étape
Le médecin dépose 1 à 2 blastocystes dans l’utérus à l’aide d’un fin cathéter.
C’est une procédure rapide, indolore, guidée par échographie.
→ Ensuite commence la période d’attente du test de grossesse.
“Les taux de réussite des transferts d’embryons congelés sont aujourd’hui équivalents, voire supérieurs, à ceux des transferts frais.”
Source : Fertility and Sterility, 2020
Ce que ce protocole ne dit pas, c’est comment vous allez le vivre.
Chaque étape est technique. Mais entre les lignes, c’est votre corps qu’il faut accompagner.
→ Découvrir l’approche Fertilinat pour soutenir chaque phase du parcours
⭐️ 188 femmes accompagnées ont partagé leur expérience→ Lire les avis Google sur ma pratique
ICSI : la variante technique de la FIV face à l’infertilité masculine
Quand la qualité spermatique est altérée, les chances de fécondation naturelle ou même en FIV conventionnelle peuvent chuter.
C’est là qu’intervient l’ICSI : une micro-injection du spermatozoïde directement dans l’ovocyte, destinée à contourner certains blocages biologiques.
Cette technique est aujourd’hui proposée dans de nombreux protocoles de PMA — souvent à un moment stratégique du parcours.
Quand l’ICSI est-elle proposée ?
L’ICSI (Intra Cytoplasmic Sperm Injection) est généralement indiquée :
- en cas de nombre très faible de spermatozoïdes
- de mobilité réduite
- ou d’anomalies morphologiques importantes
Elle est aussi envisagée après plusieurs échecs de FIV standard, ou lorsque le spermogramme révèle des paramètres fortement altérés.
→ Cet article dédié à l’amélioration du spermogramme détaille les pistes naturelles et médicales souvent négligées.
Comment se déroule une micro-injection ?
Sous microscope, le biologiste sélectionne un spermatozoïde, l’immobilise, puis l’injecte à l’intérieur de l’ovocyte à l’aide d’une micropipette.
C’est une intervention très technique, réalisée dans des conditions stériles optimales.
“L’ICSI court-circuite les barrières naturelles, mais l’implantation dépend toujours de la qualité du terrain. Travailler en amont reste essentiel.”
Quelle efficacité par rapport à la FIV classique ?
Les taux de réussite sont proches de ceux de la FIV conventionnelle :
→ environ 22,3 % par tentative (source : Agence de la Biomédecine)
Mais dans certains cas, notamment d’infertilité masculine sévère, l’ICSI permet d’éviter l’échec dès la phase de fécondation.
Une variante, l’IMSI, permet de sélectionner encore plus finement les spermatozoïdes, à fort grossissement.
Elle est pratiquée dans certains centres, mais non remboursée.
→ Voir les recommandations de l’Agence de la biomédecine
Plus technique ne veut pas dire plus simple à vivre.
→ Si votre parcours vous échappe, c’est peut-être le moment de le recadrer, à votre mesure.
Voir l’accompagnement Fertilinat
Combien de temps dure vraiment un parcours FIV ? Ce que les délais ne disent pas
Un protocole FIV s’étale sur plusieurs semaines. Mais un parcours complet prend souvent des mois.
Entre la première stimulation et l’issue finale, Juliette doit tenir bon, comprendre chaque étape, et rester actrice.
C’est souvent là, plus que dans les chiffres, que tout se joue.
Une tentative de FIV dure 6 à 8 semaines
Un cycle complet de FIV suit un calendrier précis :
- 2 à 3 semaines de stimulation hormonale
- 1 semaine pour la ponction, la fécondation et la culture embryonnaire
- 2 semaines après le transfert, en attente du test de grossesse
Ensuite, en cas d’échec, il faut attendre 1 à 3 cycles avant de recommencer.
Ce temps permet au corps de récupérer et à l’équipe médicale d’ajuster le protocole.
La FIV, c’est rarement une seule tentative
Les chiffres sont clairs : trois FIV sur quatre échouent.
Les femmes qui réussissent sont souvent celles qui s’engagent dans la durée, tout en adaptant leur stratégie à chaque étape.
Chaque nouvelle tentative implique :
- une relance hormonale
- un nouveau protocole à assimiler
- un calendrier à replanifier
- un moral à reconstruire
Quand les tentatives se multiplient, les médecins évoquent parfois un changement de technique (ex : ICSI) ou un recours au don de gamètes.
“Si on avait plus de donneurs, on pourrait réduire le temps d’attente, sachant que potentiellement, ce sont des couples qui (…) sont en désir de grossesse depuis un, deux, trois ans avant de venir au CECOS.”
— Hortense Drapier, biologiste au CECOS de Brest (source France Info)
→ Pour une vue d’ensemble sur les étapes et les leviers possibles : lire l’article sur le parcours PMA
Ensuite, si le parcours PMA doit se poursuivre avec un nouvel essai, vous devrez probablement patienter quelques cycles menstruels. Votre équipe médicale vous indiquera le temps nécessaire à attendre, pour que vos sécrétions hormonales se régularisent, avant de recommencer. En général, les patientes ne sont pas soumises à plus d’une FIV tous les 6 mois.
Le vrai problème : tenir dans la durée sans baisser les bras
Beaucoup de femmes abandonnent leur protocole après deux tentatives.
Pas à cause des chiffres. Mais à cause de l’usure mentale, du flou, de la perte de repères.
Le traitement encadre les hormones. Mais il ne structure ni l’énergie, ni le mental.
Et c’est là que se creuse l’écart.
Vous avez déjà tout donné. Et pourtant, rien ne vous dit où aller maintenant.
→ Si vous sentez que ce protocole vous échappe, il est temps d’apporter une autre direction.
Candidater à l’accompagnement Fertilinat
pour remettre de la clarté, de la méthode… et des chances.
Protocole FIV : quel coût réel, et que rembourse la Sécurité Sociale ?
La FIV peut être entièrement remboursée… ou coûter plusieurs milliers d’euros.
Tout dépend du cadre, du centre choisi, et des actes complémentaires non pris en charge.
Voici ce qu’il faut savoir pour anticiper sans vous perdre.
Ce que la Sécurité Sociale couvre
La PMA est remboursée à 100 % par l’Assurance Maladie dans les conditions suivantes :
- Jusqu’au 43e anniversaire pour les ponctions ovocytaires
- Jusqu’au 45e anniversaire pour les autres actes de PMA
- Dans la limite de 4 FIV par grossesse
Le “compteur” se remet à zéro après une naissance.
Ce que vous devrez souvent assumer
Certaines dépenses restent à votre charge, notamment :
- Les dépassements d’honoraires (centres privés, cliniques réputées)
- Le recours à des techniques non prises en charge (IMSI, tests génétiques complémentaires…)
- Les consultations alternatives, comme l’accompagnement naturopathique ou émotionnel
→ Le coût d’un cycle de FIV hors remboursement peut atteindre 4000 à 5000 € en France.
Et si une mutuelle intervenait ?
Certaines mutuelles santé couvrent :
- les dépassements d’honoraires
- une 5e tentative de FIV
- ou des pratiques complémentaires, comme la naturopathie
Avant de vous lancer, pensez à vérifier les options “maternité renforcée”.
Elles peuvent faire une vraie différence financière, surtout sur la durée.
La sécurité sociale finance l’acte.
Mais elle ne finance pas ce qui vous aide à le traverser.
Comment transformer l’attente en stratégie
La FIV est une épreuve autant qu’une solution.
Elle demande de l’endurance, une capacité à décider vite, et à tenir long.
Le médical guide l’acte.
Mais souvent, c’est ce que vous faites entre les étapes qui change tout.
Si vous sentez que le protocole ne suffit plus,
→ vous pouvez candidater à l’accompagnement Fertilinat.
Pour que ce parcours devienne enfin un projet stratégique, à votre rythme, mais avec une vraie direction.
FIV : 4 questions que Juliette se pose encore
Quelle est la différence entre FIV et ICSI ?
La FIV classique laisse les spermatozoïdes féconder l’ovocyte naturellement.
L’ICSI, elle, injecte directement un spermatozoïde dans l’ovule. Elle est souvent utilisée en cas d’infertilité masculine sévère.
Combien de fois puis-je faire une FIV remboursée ?
Jusqu’à 4 FIV prises en charge par la Sécurité Sociale, avant 43 ans.
Ce quota se remet à zéro après chaque grossesse menée à terme.
Combien de temps attendre entre deux FIV ?
Le plus souvent, un à trois cycles menstruels sont nécessaires.
Ce délai dépend de la réponse au traitement, de votre état général, et du type de protocole à suivre.
Dois-je forcément changer de protocole après un échec ?
Pas forcément. Mais une adaptation stratégique est souvent utile, surtout après 2 ou 3 tentatives.
Cela peut inclure un changement de centre, une analyse plus fine du terrain, ou un accompagnement complémentaire.
Sources.
Assistance médicale à la procréation – principaux chiffres de l’activité (2020).
Agence de la biomédecine
Les FIV en France, quel taux de réussite ?
INED – Institut National d’Études Démographiques.
Résultats d’une étude biographique menée dans 8 centres d’AMP français.
Biologie du développement.
Slack J.M.W., Brachet E., et al..
Ed. De Boeck. 1re éd., jan 2004.
ISBN 13 – 782804143374
Vitrification of the human embryo: a more efficient and safer in vitro fertilization treatment.
Nagy Z.P., et al.
Fertility and Sterility. Vol. 113, Issue 2, Feb. 01, 2020 : P241-247.
Prise en charge de la procréation médicalement assistée (PMA).